Молочница у беременных: причины возникновения и последствия
 Почти каждая будущая мама в период вынашивания младенца сталкивается с необходимостью лечения кандидоза. Более того, это заболевание может проявляться несколько раз за 9 месяцев, в некоторых случаях роженице не удается избавиться от грибка до родов, что, конечно, крайне нежелательно для малыша. В связи с деликатным положением женщины лечение будущей мамы проводится исключительно под наблюдением участкового гинеколога, что позволяет подобрать такие препараты, которые обеспечат эффективность в борьбе с болезнью и при этом не навредят ребенку.
Почти каждая будущая мама в период вынашивания младенца сталкивается с необходимостью лечения кандидоза. Более того, это заболевание может проявляться несколько раз за 9 месяцев, в некоторых случаях роженице не удается избавиться от грибка до родов, что, конечно, крайне нежелательно для малыша. В связи с деликатным положением женщины лечение будущей мамы проводится исключительно под наблюдением участкового гинеколога, что позволяет подобрать такие препараты, которые обеспечат эффективность в борьбе с болезнью и при этом не навредят ребенку.
Содержание
Почему кандидоз так часто встречается у беременных?

Женский организм в период беременности ослаблен, а на фоне снижения иммунитета вероятность заболевания кандидозом многократно возрастает. Что касается самого грибка, то им можно заразиться при контакте с другими людьми, а контакты могут быть как половыми, так и бытовыми. Как вариант, грибок с рождения может находиться в слизистых человека и при этом никак не влиять на его здоровье. Гормональный фон и иммунная система сдерживают рост колоний кандид, а потому этот грибок входит в состав микрофлоры как балласт. Но такое положение вещей продолжается до тех пор, пока равновесная система не нарушается. Падение иммунитета, как и изменение гормонального фона в период вынашивания плода обеспечивают отличные условия для распространения грибка.
На начальной стадии заболевания грибок прикрепляется к слизистым оболочкам, а затем поражает ткани, разрастаясь в колонию. При прикреплении грибка к слизистой поражения тканей не происходит, тем не менее, грибок уже выделяет токсины, что может приводить к патологической реакции. Падение уровня клеточного и гормонального иммунитета позволяет кандидам разрастаться, повреждая ткани — это нарушает баланс микрофлоры, поскольку пропорциональное соотношение микроорганизмов изменяется. Если пациентка еще принимает антибактериальные препараты, то количество микроорганизмов, которые ингибируют рост гриба Candida, еще больше снижается. Это в свою очередь провоцирует пиковый рост патогенных грибковых колоний. Перечисленная схема заболевания при беременности типична — до 80% беременных женщин болеют молочницей.
Снижение иммунитета при беременности является физиологическим процессом, который позволяет плоду удерживаться в матке и развиваться. По факту зародыш представляет собой инородное тело, которое при нормальном уровне иммунитета отторгалось бы организмом матери. Но природа предусмотрела механизм, позволяющий плоду удерживаться в матке в течение 9 месяцев за счет сниженного иммунитета. Негативная сторона этого механизма как раз и позволяет кандидам активно размножаться. В целом, организм беременной становится мало защищенным от бактерий и микроорганизмов, что заставляет будущую маму бережно относиться к собственному здоровью.
Помимо процессов, протекающих в организме матери во время беременности, молочница может возникнуть и на базе других не менее весомых причин:
 аутоиммунные заболевания;
аутоиммунные заболевания;- стресс;
- прием антибиотиков, цитостатиков, стероидных препаратов;
- СПИД;
- грубые, частые половые контакты;
- злокачественные новообразования;
- вагинальные спринцевания и обработка слизистой оболочки антисептиком.
Чем молочница опасна для плода?
Опасность этого заболевания в период беременности состоит в том, что кандиды не только выделяют токсины. Основная опасность заключается в возможности заражения малыша при вынашивании и родах. Пока малыш находится утробе матери, плацента достаточно надежно защищает его от кандид, но во время родов ребенок проходит по родовым путям, и микрофлора может попасть ему в рот. Поскольку организм малыша практически стерилен и не имеет собственной микрофлоры, а также совершенной иммунной системы, то кандиды начинают активно размножаться в организме младенца. Как вариант, заражение грибком может произойти при уходе за ребенком. Очевидно, что от молочницы молодая мама должна вылечиться до родов. Если грибок проникает через плаценту, то заражение может осуществляться уже в утробе матери, в том числе и через заглатывание околоплодных вод.
Вне зависимости от способа заражения кандидами возможны 3 формы заболевания:
- Кандидоз слизистых оболочек и кожи.
Такой вариант молочницы можно диагностировать уже через несколько дней после рождения. Инфицирование происходит на поздних сроках вынашивания, а потому к моменту рождения успевает проявиться в виде инфильтратов в области паха, бедер, анального отверстия. Это самый простой в излечении вариант кандидоза у младенцев.
- Висцеральный кандидоз.
В этом случае заражение происходит в третьем триместре — диагностировать эту форму можно уже после рождения, как вариант, на выявление болезни может понадобиться 2-3 дня. Это более сложный вариант заболевания, поскольку пострадают легкие, органы ЖКТ и мочевыделительная система новорожденного, для ликвидации болезни потребуется более серьезное лечение.
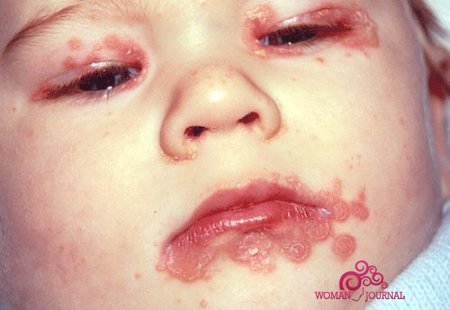 Генерализованный кандидоз.
Генерализованный кандидоз.
Если заражение плода осуществляется на ранних сроках беременности, то есть в любом из триместров, то такой вариант кандидоза можно выявить уже после рождения. При генерализованной форме кандидоза отмечается поражение как внутренних органов, так и центральной нервной системы. В этом случае ребенку требуется длительное и сложное лечение.
В ряде случаев внутриутробное заражение может привести к гибели плода, как вариант, ребенок становится инвалидом, так что лечение грибкового заболевании необходимо начать при проявлении первых признаков урогенитального кандидоза.
Клиническая картина заболевания
Течение кандидоза может быть острым или хроническим. Острая форма может длиться до 2 месяцев, более длительное течение болезни обусловливает переход в хроническую стадию. Чаще всего у беременных женщин наблюдается именно хроническая форма — на фоне сниженного иммунитета за период вынашивания плода болезнь возникает 2-3 раза, особенно часто рецидивы возникают на 3 триместре.
Чтобы диагностировать болезнь, необходимо ориентироваться на следующие признаки:
- Любые признаки воспаления на наружных половых органах — это может быть покраснение, зуд, жжение, отечность;
- Белые творожистые выделения из влагалища;
- Болевые ощущения во время полового акта или мочеиспускания.
 При обнаружении таких симптомов стоит обратиться к гинекологу. В некоторых случаях болезнь протекает бессимптомно и выявляется акушером-гинекологом при плановом осмотре. В любом случае, лечение необходимо начать незамедлительно — при системном кандидозе мицелий прорастает в низлежащие слои. В сложных случаях поражается головной мозг как матери, так и плода. Кандидозный сепсис смертельно опасен как для ребенка, так и для матери вплоть до летального исхода.
При обнаружении таких симптомов стоит обратиться к гинекологу. В некоторых случаях болезнь протекает бессимптомно и выявляется акушером-гинекологом при плановом осмотре. В любом случае, лечение необходимо начать незамедлительно — при системном кандидозе мицелий прорастает в низлежащие слои. В сложных случаях поражается головной мозг как матери, так и плода. Кандидозный сепсис смертельно опасен как для ребенка, так и для матери вплоть до летального исхода.
Если рассматривать статистику, то более 15% случаев возникновения заболевания приходится на первый триместр беременности, тогда как на 3-м триметре количество заболевших достигает 30% — это обусловлено физиологическим снижением иммунитета. Что касается заражения плода, то плацента достаточно хорошо защищает малыша от грибка, а трансплацентарное заражение новорожденного происходит в 0,8-15 % случаев кандидозного кольпита у беременной женщины. Если рассматривать опасность грибкового заболевания для малыша при трансплацентарном заражении, то наибольшую опасность составляет заражение на 1-2 триместре. За время вынашивания инфицированного плода вне зависимости от причины возникновения болезни развивается генерализованный кандидоз, который может закончиться инвалидностью или смертью младенца.
